Что такое радикулит
Медики не считают радикулит болезнью. С такой точкой зрения не согласятся те, кто на себе перенес недомогание, был лишен подвижности и страдал от боли. Итак, выясним, что такое радикулит.
Разбираемся в терминах
С латыни радикулопатия переводится как поражение (pathia) корешков (radiculus). Имеются в виду сжатие или воспаление корешков спинного нерва, которые попарно отходят от спинного мозга через отверстия каждого позвонка. Деформация сопровождается острой болью, слабостью мышц, покалыванием или онемением конечностей.
Поскольку существует много причин поражения нервных корешков, то и радикулит считается не отдельной болезнью, а симптомом других заболеваний.
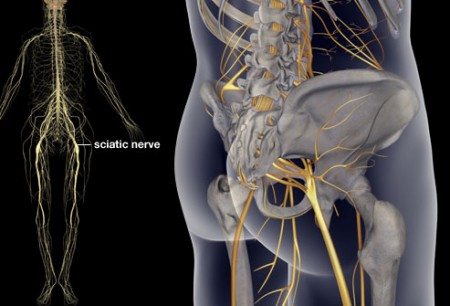
В зависимости от участка позвоночника, в котором произошла компрессия нервного корешка, различают радикулит:
- шейный;
- шейно-плечевой;
- шейно-грудной;
- грудной;
- поясничный или пояснично крестцовый (ишиас).
Чаще всего радикулит поражает поясницу – самый нагруженный участок позвоночника.
Причины радикулита
Основной причиной радикулита считают стеноз (сужение позвоночного канала). Он вызывается:
- грыжей межпозвоночного диска;
- остеофитами;
- спондилолистезом.
Реже симптомы связывают с последствиями инфекционных заболеваний, беременностью, опухолями позвоночника, травмами и даже тяжелыми отравлениями.
Коротко о стенозе
Стеноз
Межпозвоночные диски состоят из жесткого губчатого тела (фиброзного кольца) и мягкой амортизирующей сердцевины (пульпозного ядра). В нормальном состоянии диски оставляют пространство для прохождения нервных корешков. В случаях разрыва кольца, мягкое тело выдавливается в спинномозговой канал, прижимает нервный отросток к позвонку и вызывает острую боль. Через время развивается воспаление и отек окружающих тканей, которые еще больше сдавливают нервные корешки.
Остеофиты – это наросты различной формы на теле позвонков. Они могут образоваться в результате остеохондроза (разрушения межпозвоночных дисков), остеоартроза (воспаления межпозвоночных суставов) и спондилеза (воспаления в позвонках). Костные выросты могут зажимать нервные корешки, вызывая радикулит.
Еще одной причиной болей в спине может быть смещение позвонка относительно своего нижнего соседа. Чаще всего поясничные позвонки сдвигаются по отношению к крестцу, вызывая ишиас.
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
Боли в поясничном отделе могут не быть связаны со стенозом. Так, доброкачественные и злокачественные опухоли, метастазы из других органов также могут затрагивать нервные окончания спинного мозга, вызывая боль, онемение конечностей и мышечную слабость, потерю контроля над мочевым пузырем и кишечником.
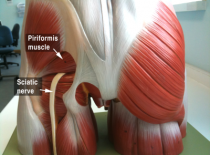
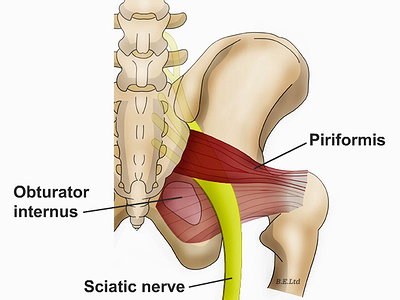
Медицине известны патологии расположения седалищного нерва, когда он проходит не под грушевидной мышцей, а через нее. В таком случае каждое сокращение мускула будет вызывать боль различной силы. Заболевание получило название синдром грушевидной мышцы.
Состояние мускулатуры играет огромную роль на нервную систему. Так мышцы со слабым кровотоком становятся причиной появления в нижней части спины триггерных точек – болевых областей в мышцах поясницы, ягодиц и глубоких ротаторах бедра. Триггерные боли также считаются одним из видов радикулита.
Во время беременности признаки радикулита появляются вследствие давления матки на седалищный нерв или напряжения поясничных мышц из-за дополнительного веса плода.
Риск развития радикулита растет в связи с распространением сидячего образа жизни.
Диагностика радикулита
Из-за множества причин, вызывающих боль в спине, у каждого пациента могут быть особенные симптомы. Успех лечения будет зависеть от того, как точно врач сможет выявить истинные причины радикулита.
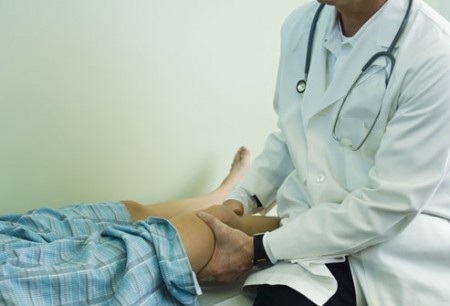
Осмотр врача
На первом приеме доктор проводит осмотр и выявляет характерные неврологические расстройства:
- двигательные расстройства;
- нарушение чувствительности;
- нарушение рефлексов;
- вынужденные положения;
- мышечную атрофию;
- вегетативные расстройства;
- изменение цвета и плотности кожи.
Для этого пациенту придется принимать определенные позиции, выполнять наклоны, приседать, ходить на носочках, поворачиваться, поднимать ногу в положении лежа. В результате этих манипуляций врач составляет первое мнение о причинах болей в спине.
Рентгенография
Следующим этапом диагностики может стать рентгенография. На снимке четко видно патологию позвонков и межпозвоночных дисков. Преимуществом метода является его доступность и быстрота. Однако есть и противопоказания. Рентгеновскому облучению не подвергают беременных, и психически больных людей с буйными формами расстройства. Нечеткие снимки получаются у пациентов с ожирением.
Компьютерная томография и магнитно-резонансная томография
КТ и МРТ более информативны, чем рентген. Позволяют сделать изображения поперечных срезов позвоночника. МРТ также дает возможность увидеть изображение позвоночника в трехмерном пространстве. Кроме того, МРТ показывает состояние мягких тканей в позвоночнике и вокруг него, что позволяет сформировать четкое представление о причинах радикулита.
Противопоказаниями для современных методов диагностики могут быть наличие металлических протезов, спиц, имплантатов и приборов, регулирующих ритм сердца.
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе
Лечение радикулита
Так же, как и причин радикулита, методов его лечения множество. В 90% случаев значительное облегчение достигается без хирургического вмешательства.
Как правило, врачи прибегают к следующим назначениям:
- Противовоспалительные нестероидные и обезболивающие препараты: анальгин и его производные, парацетамол, диклофенак, мелоксикам.
- Противовоспалительные стероидные препараты. Последние исследования доказали, что они не более эффективны, чем плацебо для острых случаев радикулита.
- Витамины группы В поддерживают нервную систему.
- Отвлекающие мази и растирания. Раздражают кожные рецепторы, отвлекая от боли, согревают, нормализуют кровообращение, снимают отек.
- Новокаиновые блокады блокирование пучков нервов путем введения препарата в болевые точки.
- Лечебная гимнастика с упражнениями на растяжку.
- Безоперационные декомпрессии позвоночника.
- Физиотерапия, в том числе, УВЧ, электрофорез, магнитная и лазерная терапия.
- Массаж, хиропрактика и остеопатия.
- Иглоукалывание.
- Хирургическое вмешательство.
К каждому пациенту требуется индивидуальный подход. Так, беременной женщине нужно улучшить качество жизни до родов, без применения лекарственных препаратов. В этом случае эффективны специальные упражнения и массаж. Пациенты с ожирением или избыточным весом для облегчения болей, связанных с радикулитом, должны похудеть. Операцию, скорее всего, порекомендуют тем, у кого обнаружена опухоль.
Теперь, когда мы разобрались с тем, что такое радикулит и как его лечить, следует помнить, что решение о назначении терапии принимает врач. Только он, на основании результатов осмотра и современных методов диагностики, может найти истинную причину боли и предложить правильный способ избавления от нее.